Biologia per il liceo/Il sistema endocrino
Il sistema endocrino
[modifica | modifica sorgente]
È formato dall'insieme di tutte le ghiandole endocrine presenti all'interno dell'organismo umano. È uno dei principali sistemi regolatori del corpo umano ed è responsabile della produzione, il rilascio e il controllo di molecole-segnale dette ormoni.
Esso lavora in stretta collaborazione con il sistema nervoso per regolare varie funzioni del corpo, tra cui la crescita, l'immunità, il metabolismo energetico, la riproduzione, l'equilibrio idrico-salino e la temperatura corporea. Mentre il sistema nervoso invia segnali elettrici rapidi attraverso i nervi, il sistema endocrino risponde più lentamente, ma regola le funzioni del corpo in modo più duraturo e a lungo termine.
Le ghiandole di cui è composto, nonostante non abbiano una connessione geografica diretta, costituiscono una struttura unitaria grazie alla presenza dell'asse ipotalamo-ipofisario, che garantisce l'equilibrio di tutto il sistema.
Le principali ghiandole endocrine sono l'ipotalamo, l'ipofisi, le gonadi (maschili e femminili), il pancreas endocrino, la tiroide e le paratiroidi, le ghiandole surrenali, l'epifisi e il timo.

Gli ormoni
[modifica | modifica sorgente]Sono molecole-segnale (proteine o molecole derivate da grassi chiamati steroidi) prodotte dalle ghiandole endocrine e rilasciate nel sangue che si legano a dei recettori presenti in determinate cellule-bersaglio.
A seconda di dove si trovane le cellule-bersaglio che raggiungono, gli ormoni si dividono in:
- endocrini, cellule lontane da dove vengono prodotti
- paracrini, cellule vicine a dove vengono secreti (per esempio quelli prodotti dall'ipotalamo)
- autocrini, colpiscono recettori che si trovano sulla superficie cellulare delle cellule endocrine che li hanno prodotti.
In base alla loro natura chimica si dividono in:
- ormoni peptidici, derivano da proteine o brevi catene polipeptidiche, sono idrosolubili, in grado di scorrere facilmente attraverso il sangue ma con difficoltà nella membrana plasmatica delle cellule-bersaglio (inglobate per endocitosi da vescicole);
- ormoni steroidei, derivano dal colesterolo, sono liposolubili, in grado di attraversare facilmente la membrana plasmatica delle cellule-bersaglio ma per scorrere nel flusso sanguigno devono legarsi a delle proteine di trasporto;
- ormoni derivati da amminoacidi, formati da singoli amminoacidi spesso modificati o uniti ad altri gruppi, possono essere liposolubili oppure idrosolubili.
Gli ormoni, trasportati dal sangue, funzionano come messaggeri chimici ovvero trasportano informazioni e istruzioni da un gruppo di cellule (tessuto) a un altro e hanno la proprietà sia di stimolare il funzionamento delle cellule di vari organi sia di regolare l'equilibrio di alcuni processi vitali quali:

- accrescimento e sviluppo
- metabolismo
- funzione sessuale
- riproduzione
- sviluppo psichico e umore
L'ipotalamo
[modifica | modifica sorgente]
È una ghiandola collegata con varie parti del cervello, tra cui il talamo, l'epitalamo, il mesencefalo e il bulbo, e riceve impulsi sensoriali e fibre nervose efferenti.
Le funzioni principali dell'ipotalamo sono:
- il controllo del sistema nervoso autonomo, che regola la motilità viscerale, i riflessi, il ciclo sonno-veglia, il bilancio idrosalino, la temperatura corporea, l'appetito e le emozioni;
- stimolare il sistema nervoso parasimpatico, generando manifestazioni come la bradicardia, diminuzione della frequenza dei battiti cardiaci, incremento della salivazione e della sudorazione e ipotensione arteriosa, nel momento in cui si verifica un incremento dell’attività parasimpatica;
- stimolare il sistema nervoso simpatico determinando tachicardia, aumento del battito cardiaco, tachipnea, aumento della frequenza respiratoria, midriasi, dilatazione delle pupille e aumento del flusso sanguigno ai muscoli, tutti sintomi della cosiddetta reazione "combatti o fuggi" (risposta in situazioni di pericolo);
- la termoregolazione da parte dei due nuclei ipotalamici. I nuclei anteriore e preottico sono i centri del raffreddamento e, quando si rileva una temperatura al di sotto dei 36 °C, rilasciano serotonina, si attiva il nucleo posteriore, che stimola il simpatico, e di conseguenza si genera un aumento della temperatura. Se la temperatura è alta, il nucleo posteriore detto centro di riscaldamento, stimola la produzione di noradrenalina e di dopamina, che, a loro volta, stimolano i nuclei situati nella zona anteriore ipotalamica, i quali agiscono favorendo la sudorazione e la vasodilatazione periferica.
- la regolazione delle emozioni e del comportamento sessuale, grazie alla connessione con il talamo e con il sistema limbico.

Un'altra importante funzione dell'ipotalamo è quella di regolare l'attività dell'ipofisi anteriore attraverso la produzione di alcuni neurormoni detti fattori di rilascio e fattori di inibizione, secreti in prossimità dei capillari del sistema ipotalamo-ipofisiario. Quelli finora identificati sono:
- i fattori di rilascio e di inibizione della prolattina;
- i fattori di rilascio e di inibizione dell'ormone della crescita;
- i fattori di rilascio e di inibizione dell'ormone adrenocorticotropo;
- i fattori di rilascio e di inibizione dell'ormone melanocito-stimolante


L’ipofisi
[modifica | modifica sorgente]
È una ghiandola endocrina formata da due parti ben distinte tra loro: la neuroipofisi (parte posteriore) e l'adenoipofisi (parte anteriore).
-
Adenoipofisi
-
Neuroipofisi
1.La neuroipofisi
Non è una ghiandola vera e propria, poiché ha la funzione di rilasciare due ormoni che non produce lei stessa, ma vengono secreti dall’ipotalamo. Essi sono l’ormone antidiuretico (ADH) e l’ossitocina. Dal momento che sono prodotti da cellule nervose, l’ADH e l’ossitocina sono considerati dei neurormoni.
- L’ormone antidiuretico aumenta l’assorbimento di acqua a livello renale. Quando la sua produzione è elevata, l'urina risulta essere di volume modesto e molto concentrata; se, invece, viene secreto in minor quantità, l'urina è di volume notevole e diluita. La neuroipofisi rilascia molto ADH in risposta a un aumento della pressione arteriosa, mentre in poche quantità quando nel sangue aumenta la concentrazione di alcuni elettroliti (ad esempio lo ione sodio). È un ormone noto anche come "vasopressina", perché, a grandi quantità, alza la pressione sanguigna.
- L’ossitocina, invece, stimola la muscolatura dell’utero a contrarsi durante il parto per agevolare l'espulsione del feto e induce la fuoriuscita del latte favorendo la contrazione delle ghiandole mammarie (la spremitura). La suzione esercitata dal bambino o il suo pianto, inoltre, stimolano il sistema nervoso centrale della madre a produrre ossitocina.

-
ormone antidiuretico (ADH)
-
ossitocina
2.L'adenoipofisi
È una ghiandola endocrina che secerne 9 diversi tipi di ormoni peptidici o proteici, suddivisi in 4 tropine e 5 ormoni con funzioni più specifiche. Le tropine controllano l'attività di altre ghiandole endocrine ed esse sono:
- la tireotropina (TSH), stimola la produzione di tiroxina (T4) e di triiodotironina (T3) da parte della tiroide, due importanti ormoni deputati a regolare i processi metabolici del nostro organismo;
- l'ormone adrenocorticotropo (ACTH), stimola la secrezione degli ormoni glicocorticoidi (in particolare del cortisolo) e garantisce il mantenimento delle ghiandole surrenali;
- l'ormone luteinizzante (LH), stimola negli uomini la produzione di testosterone da parte delle cellule dei testicoli, mentre nelle donne da una parte la produzione di estrogeni e progesterone e dall'altra la produzione di piccole quantità di testosterone che verranno sintetizzate in estradiolo;
- l'ormone follicolo-stimolante (FSH), stimola negli uomini la spermatogenesi e permette il mantenimento delle concentrazioni di testosterone ottimali per la maturazione degli spermatozoi, invece nelle donne fertili controlla principalmente la maturazione del follicolo stesso e insieme all’ormone luteinizzante stimola la produzione di estrogeni.
-
Tireotropina
-
Ormone ACTH
-
Ormone LH
-
Ormone FSH
Gli altri ormoni più specifici si distinguono in:
- l'ormone della crescita, detto anche somatotropo (STH), è un ormone di natura peptidica che stimola la crescita corporea generale e incrementa l’assimilazione di amminoacidi da parte delle cellule di tutto l'organismo;
- la prolattina (PRL), è un ormone polipeptidico tipicamente femminile fondamentale per la produzione e la secrezione di latte e che, durante il periodo della pubertà, partecipa insieme agli estrogeni (gli ormoni steroidei femminili) allo sviluppo del seno e, più in particolare, alla crescita delle ghiandole mammarie preparandole all'allattamento. La secrezione di prolattina presenta dei picchi soprattutto durante il sonno. Questo ormone non è presente solo nelle donne, ma esiste in piccole quantità anche negli uomini. Se invece i livelli di prolattina in un maschio sono abbastanza elevati, siccome l'ormone va a inibire la sintesi del fattore di rilascio delle gonadotropine (prodotto dalle cellule ipotalamiche), questi influiscono negativamente sui livelli di testosterone e quindi sul desiderio sessuale e possono essere causa di ginecomastia (sviluppo delle mammelle nell'uomo);
- le endorfine e le encefaline, due neurotrasmettitori che regolano la sensazione dolorifica;
- l’ormone melanocito-stimolante (MSH), che riguarda la pigmentazione della cute.
-
ormone della crescita
-
prolattina
-
encefalina
-
endorfina
Le gonadi
[modifica | modifica sorgente]Sono gli organi sessuali primari dell'apparato riproduttore umano. Sono costituite da diverse tipologie di cellule:
- le cellule germinative che danno origine ai gameti, ossia le cellule sessuali necessarie alla riproduzione (spermatozoi e ovociti);
-
Spermatozoi
-
Cellula uovo
- le cellule stromali che producono gli ormoni sessuali (androgeni, testosterone, estrogeni, progesterone), fondamentali per lo sviluppo dei caratteri sessuali primari e secondari umani. La loro produzione viene controllata da altre due importanti ghiandole, ossia l’ipotalamo e l’ipofisi.
-
Ovaie (gonadi femminili)
-
Testicolo (gonade maschile)
Ormoni sessuali
[modifica | modifica sorgente]
- Ormoni steroidei maschili: chiamati complessivamente androgeni, essi sono prodotti dalle cellule interstiziali dei testicoli (gonadi maschili). Il più importante è il testosterone, responsabile della comparsa dei caratteri primari e secondari negli individui maschili. Esso viene sintetizzato a partire dal colesterolo con la conseguente reazione: Colesterolo → Pregnenolone → DHEA → Androstenedione → Testosterone. Di tutta la quantità di quest'ormone che viene prodotta dalle gonadi, soltanto una piccola parte circola nel sangue in forma libera. Infatti, all'interno del flusso sanguigno, si trova legato in gran parte (98% negli uomini, 99% nelle donne) a specifiche proteine plasmatiche (Sex Hormon Binding Protein 45% e Albumina 53%), che lo inattivano temporaneamente;
- Ormoni steroidei femminili: i principali sono il progesterone e gli estrogeni, tra i quali il più importante è l'estradiolo (un derivato del testosterone). Anche gli individui femminili producono testosterone, però presentano l'enzima aromatasi, assente negli uomini, che converte l'ormone steroideo maschile in estradiolo. Ogni 28 giorni circa, nelle ovaie un follicolo viene portato a maturazione e durante il suo sviluppo secerne grosse quantità di estradiolo. I livelli di quest'ormone arrivano al massimo prima dell'ovulazione, che in sinergia con gli aumentati livelli di progesterone prepara l'utero all'eventuale impianto, per poi scendere in maniera abbastanza repentina. I bassi livelli estrogenici, che caratterizzano la primissima fase del ciclo, stimolano la produzione dell'ormone follicolo-stimolante, che a sua volta induce la produzione di estradiolo.

Essi svolgono un ruolo fondamentale nello sviluppo delle gonadi maschili e femminili. Nel periodo precedente alla settima settimana di gestazione dell'embrione, quest'ultimo ha pari potenzialità di orientarsi verso il sesso maschile o quello femminile; dopo questo primo periodo, gli ormoni steroidei iniziano a esercitare il loro ruolo nello sviluppo di un individuo maschio e femmina. Un embrione con due cromosomi X assumerà un fenotipo femminile, mentre un individuo con un cromosoma X e un Y svilupperà un fenotipo maschile.
Negli esseri umani, la presenza del cromosoma Y nel genoma induce le gonadi dell'embrione a iniziare la sintesi degli androgeni, stimolando il sistema riproduttivo a svilupparsi in senso maschile con la crescita del pene dello scroto. Se durante la settima settimana di gestazione questa sintesi non avviene, allora l'individuo assumerà un fenotipo tipicamente femminile con lo sviluppo delle grandi e piccole labbra e la sintesi di estrogeni e progesterone.
Caratteri sessuali
[modifica | modifica sorgente]A seconda del periodo in cui essi si sviluppano, i caratteri sessuali umani si suddividono in:
- Caratteri sessuali primari, relativi agli organi della riproduzione, ossia le gonadi e le vie genitali;
- Caratteri sessuali secondari, comprendono tutte le caratteristiche fisiologiche, anatomiche e comportamentali che appaiono nei due sessi in particolar modo durante la fase di pubertà, compresa tra i 12 e i 13 anni. Le principali sono nei maschi la crescita della peluria facciale e pubica, il tono di voce più grave, lo sviluppo della corporatura e della massa muscolare, l'aumento delle dimensioni del pene e la maturazione dei testicoli; nelle femmine la comparsa del seno, l'aumento di tessuto adiposo su fianchi e glutei, la comparsa dei peli pubici, l'aumento del diametro dei fianchi per preparare l'individuo a un'eventuale gravidanza futura, la comparsa del menarca (prima mestruazione) e il controllo del regolare succedersi dei cicli mestruali (grazie a un meccanismo di feedback tra ipofisi anteriore e ovaio) con ulteriori modificazioni della parete uterina.
Nell'infanzia e nell'età adulta, la sintesi degli ormoni steroidei è sotto il controllo di due ormoni prodotti dall'ipofisi, ossia l'ormone luteinizzante (LSH) e l'ormone follicolo-stimolante (FSH), noti anche come gonadotropine. La produzione di queste è regolata a sua volta dall'ormone rilasciante le gonadotropine (GnRH), secreto dalle cellule neurosecretrici ipotalamiche. Nella fase prepubere, questo ormone di rilascio viene prodotto in quantità minime, mentre con l'arrivo della pubertà, avviene una riduzione della sensibilità delle cellule dell'ipotalamo secernenti GnRH nei confronti del feedback negativo esercitato su di esse dagli steroidi sessuali e dalle gonadotropine; di conseguenza, la quantità di GnRH rilasciata dall'ipotalamo aumenta notevolmente, provocando un ulteriore aumento della produzione di gonadotropine e, alla fine, a una maggiore sintesi di ormoni sessuali.
-
Ormone LSH durante il ciclo mestruale
-
Ormone FSH durante il ciclo mestruale
Nelle femmine, le maggiori quantità di LH e di FSH stimolano le ovaie a iniziare la sintesi di estrogeni e di progesterone che vengono successivamente secreti nella circolazione sanguigna a concentrazioni elevate per stimolare, in tutto l'organismo, lo sviluppo dei caratteri sessuali secondari femminili.
Nei maschi, l'aumento dei livelli di LH stimola le cellule interstiziali dei testicoli a iniziare la sintesi di testosterone, responsabile a sua volta della comparsa dei caratteri sessuali secondari maschili.
Il pancreas
[modifica | modifica sorgente]
La funzione endocrina del pancreas è costituita da milioni di cellule che si trovano riunite in piccoli gruppi detti Isole di Langerhans. Queste sono aggregati di cellule che agiscono indipendentemente l’una dall’altra.
Nel pancreas sono presenti 3 tipi di cellule:
- le cellule beta (β), che secernono l’insulina;
- le cellule alfa (α), che secernono il glucagone;
- le cellule delta (δ), che secernono la somatostatina.

Struttura interna del pancreas (in blu sono evidenziate le Isole di Langherans)
-
insulina
-
glucagone
-
somatostatina
Insulina, glucagone e somatostatina sono i 3 ormoni responsabili del controllo e della regolazione del livello ematico di glucosio di un organismo, ossia la sua glicemia. I principali sono insulina e glucagone, due ormoni antagonisti tra di loro per le reazioni opposte che producono nell'organismo umano.

- L'insulina abbassa i livelli glicemici in risposta a un notevole aumento della quantità di glucosio nel sangue. Essa ne facilita l'assorbimento e ne promuove l'accumulo sotto forma di molecole di glicogeno, depositate successivamente all'interno del fegato. L'insulina è l'unico ormone in grado di abbassare il livello di glicemia e infatti, nel caso in cui dovesse mancare l'ormone o il recettore della cellula-bersaglio al quale esso si lega, si può avere il diabete, una malattia cronica caratterizzata dalla presenza di elevati livelli di glucosio nel sangue (per sopravvivere bisogna inserire l'insulina nel sangue artificialmente).
- Il glucagone è un ormone polipeptidico e ha il compito opposto dell’insulina, ovvero alzare i livelli glicemici in seguito a una diminuzione consistente di glucosio nel sangue. Esso stimola le cellule epatiche del fegato a scindere le molecole di glicogeno conservate in diverse molecole più piccole di glucosio, che viene successivamente riversato nella circolazione sanguigna.
- La somatostatina, infine, è un ormone rilasciato generalmente dopo i pasti in risposta a rapidi aumenti delle quantità di glucosio e di amminoacidi nel sangue, controllando la secrezione di insulina e glucagone.

Molecola di glicogeno
La tiroide
[modifica | modifica sorgente]La sua struttura funzionale di base è costituita da follicoli tiroidei, piccole sfere che contengono una sostanza fluida detta colloide. Nelle pareti dei follicoli sono presenti due tipi di cellule:
- i tireociti, che producono l'ormone tiroideo, composto da tiroxina (T4) e triiodotironina (T3);
- le cellule C, che secernono la calcitonina.
L'ormone tiroideo aumenta il metabolismo cellulare nella maggior parte dei tessuti e svuole un ruolo moto importante durante lo sviluppo e la crescita dell'organismo, poiché promuove l'assorbimento di amminoacidi e la sintesi proteica. Gli ormonitiroxina e triiodotironina sono essenziali per il corretto sviluppo e la corretta differenziazione di tutte le cellule del corpo umano. Essi agiscono incrementando la funzione renale, la gittata cardiaca, la ventilazione respiratoria, la mobilizzazione di lipidi, carboidrati e proteine e infine sulla termoregolazione.

La produzione degli ormoni tiroidei inizia con l'assorbimento dello iodio dal sangue, da parte delle cellule follicolari della tiroide. Lo iodio viene trasportato attivamente all'interno dei follicoli tiroidei, dove si combina con la glicoproteina tireoglobulina.
Quando l'organismo necessita dell'ormone tiroideo i tireociti inglobano la tireoglobulina e la frammentano in tiroxina (T4) e triiodotironina (T3). Il T4 è costituito da due molecole di tirosina e quattro atomi di iodio, mentre il T3 è formato due molecole di tirosina e tre atomi di iodio. Questi ormoni entrano poi nel flusso sanguigno per esercitare i loro effetti metabolici sul corpo.


L'attività della tiroide è controllata dall'ipotalamo e dall'ipofisi:
- l'ipotalamo produce il fattore di rilascio della tireotropina (TRH)
- questo stimola l'adenoipofisi a produrre l'ormone tireotropina (TSH)
- il TSH induce la tiroide a produrre l'ormone tiroideo con la sintesi di tiroxina e triiodotironina.

I meccanismi di regolazione dei livelli ematici di calcio sono regolati da:
- la calcitonina, prodotta dalla tiroide, riduce la calcemia: inibisce l'attività degli osteoclasti, incrementa il deposito nel tessuto osseo e diminuisce l'assorbimento di calcio a livello gastroenterico.
- il paratormone (PTH), prodotto dalle cellule delle paratiroidi (monitorano la calcemia attraverso chemiorecettori), aumenta la calcemia: attiva il rimodellamento osseo (rilasciando calcio nel sangue), stimola il rene a riassorbire il calcio e ne aumenta l'assorbimento a livello intestinale.
- la vitamina D, prodotta dalla cute a partire dal colesterolo per effetto della radiazione ultravioletta. Nel fegato viene trasformata in calcidiolo che nei reni passa alla sua forma attiva, il calcitriolo. Questo aumenta l'assorbimento di calcio nell'intestino, riduce l'eliminazione di calcio nei reni, aumenta la mobilizzazione del calcio nella matrice ossea e esercita un feedback negativo che riduce la produzione di paratormone.
-
calcitonina
-
paratormone
-
trasformazione del calcidiolo in calcitriolo
Le ghiandole surrenali
[modifica | modifica sorgente]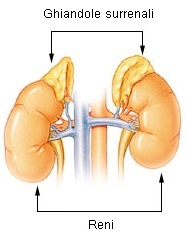
La struttura si può dividere in due zone distinte:
Internamente la regione midollare sotto il controllo del sistema nervoso centrale, produce gli ormoni adrenalina e noradrenalina. Entrambi sono ormoni a struttura amminica che derivano dall'amminoacido tirosina e agiscono sul medesimo recettore adrenergico, che può essere α-adrenergico (riconosciuto da entrambi gli ormoni) o β-adrenergico (riconosciuto solo dall'adrenalina).
L'adrenalina legandosi alle cellule cardiache e endoteliali è in grado di aumentare la frequenza cardiaca e la contrattilità del miocardio, agendo invece sulle cellule del fegato stimola la lisi del glicogeno mentre su quelle del tessuto adiposo induce la demolizione dei depositi di lipidi.

Esternamente la regione corticale, lei cui cellule utilizzano il colesterolo come molecola di partenza per produrre tre classi di ormoni steroidei:
Esternamente la regione corticale, lei cui cellule utilizzano il colesterolo come molecola di partenza per produrre tre classi di ormoni steroidei:
Esternamente la regione corticale, lei cui cellule utilizzano il colesterolo come molecola di partenza per produrre tre classi di ormoni steroidei:
- i glucocorticoidi influenzano la glicemia e intervengono nel metabolismo di proteine, lipidi e carboidrati. Il più importante è il cortisolo, detto anche "ormone dello stress" che in risposta a situazioni di stress elevato stimola le cellule della corteccia surrenale a ridurre il consumo di glucosio e ad utilizzare come fonti di energia i lipidi depositati nel tessuto adiposo corporeo e le proteine ricavate dall'assorbimento a livello gastro-intestinale. Inoltre, è in grado di limitare temporaneamente le reazione del sistema immunitario. Esso infatti viene utilizzato come farmaco (insieme al cortisone) per combattere patologie infiammatorie e allergiche. Il rilascio del cortisolo è controllato dall'ormone adrenocorticotropo (ACTH) prodotto dall'adenoipofisi, la cui secrezione è stimolata dal fattore di rilascio della corticotropina (CRH) prodotto dall'ipotalamo. Se l'effetto del cortisolo non è inibito a tempo debito possono presentarsi disturbi e patologie anche molto gravi.
- i mineralcorticoidi regolano l'equilibrio idro-elettrico dei liquidi extracellulari. Il principale è l'aldosterone che stimola il rene a riassorbire il sodio ed eliminare il potassio.
- gli ormoni sessuali (in piccole quantità) sono coinvolti nello sviluppo sessuale e nei processi anabolici.

-
aldosterone
-
cortisolo
L'epifisi
[modifica | modifica sorgente]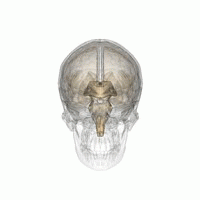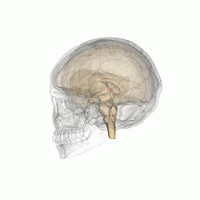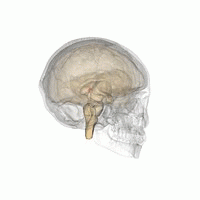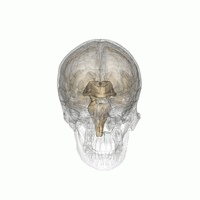
È una piccola ghiandola endocrina situata tra i due emisferi cerebrali nella regione dell'ipotalamo, al quale è collegata mediante un peduncolo.
Nota anche come ghiandola pineale (per via della forma che ricalca a grandi linee quella di una pigna), ed è responsabile della sintesi e secrezione dell'ormone melatonina.
Le funzioni della ghiandola pineale sono le ultime ad essere state scoperte fra tutti gli organi endocrini e quelle evidenziate come principali sono:
- Secernere la melatonina;
- Fungere da deposito di serotonina (altro ormone regolatore del ritmo circadiano);
- Rafforzare il sistema immunitario;
- Regolare alcune funzioni endocrine;
- Regolare il ritmo circadiano e i cicli di veglia e sonno;
- Regolare i ritmi stagionali, lo stress, le prestazioni fisiche e l’umore;
- Influenzare gli ormoni sessuali.
La più importante tra queste è sicuramente la produzione di melatonina, un ormone lipo-idrosolubile prodotto dall'epifisi a partire dall'amminoacido triptofano, che viene convertito in serotonina, poi in acetilserotonina e, infine, in melatonina. La sua secrezione avviene durante la notte in risposta alla mancata stimolazione dei fotorecettori retinici da parte della luce diurna, che invece ne provoca l'inibizione. Questo permette il controllo e l'equilibrio della regolazione del ritmo circadiano (sonno-veglia) e stagionale di tutti i mammiferi, compresi appunto noi esseri umani.
Il livello di quest'ormone è molto basso durante i primi tre mesi di vita e senza notevoli differenze tra giorno e notte, mentre dal 4-6 mese essi aumentano gradualmente con un picco a 3 anni di vita.
La melatonina viene utilizzata anche per scopi terapeutici, grazie alle sue proprietà ipnotiche (induce il sonno), antidepressive (migliora i disturbi dell'umore), neuroprotettive e antiossidanti (sia la melatonina che i suoi metaboliti sono in grado di neutralizzare le specie reattive dell'ossigeno e dell'azoto).
-
Sintesi della melatonina
-
Sintesi e inibizione della melatonina
-
Ritmo circadiano
Il timo
[modifica | modifica sorgente]
Esso svolge un ruolo fondamentale in tre importanti sistemi del nostro corpo umano, ovvero di organo primario nel sistema linfatico, di ghiandola endocrina nel sistema endocrino e di produttore dei linfociti T nel sistema immunitario. Negli individui adulti, la funzione endocrina rimane l'unica e, infatti, il timo riduce le proprie dimensioni rispetto alla sua fase di pubertà principalmente su effetto degli ormoni sessuali che lo rendono meno attivo.
Esso si trova collocata nel torace, davanti alla trachea.
Esso produce principalmente due ormoni: la timosina e la timopoietina:
- La timosina è un peptide di 28 amminoacidi e una sostanza naturale che si può produrre anche per sintesi. La sua funzione è quella di regolare alcuni processi immunitari e di stimolare la produzione delle cellule coinvolte nella risposta immunitaria, Come immunomodulatore è da tempo usata nelle infezioni virali, nelle immunodeficienze, in alcuni tumori e nell’AIDS.
- La timopoietina è un polipeptide di 49 amminoacidi che induce il differenziamento e la maturazione dei pre-linfociti T in linfociti T. Inoltre, agisce sul sistema nervoso ed è coinvolta nel processo di definizione del self (l'intero organismo e tutti i suoi componenti).
-
Timosina
-
Timopoietina
-
Linfocita T
Patologie del sistema endocrino
[modifica | modifica sorgente]Ipofisi
[modifica | modifica sorgente]Tra le patologie legate a malfunzionamenti della ghiandola ipofisaria ci sono il nanismo e il gigantismo, causati rispettivamente da una scarsa o eccessiva produzione dell'ormone della crescita (somatotropo) che altera con effetti negativi la crescita delle ossa.
- I sintomi del nanismo più frequenti sono crescita molto lenta in età embrionale e infantile, riduzione della lunghezza delle ossa lunghe, marcata lordosi lombare, brachidattilia (dita eccessivamente brevi), ginocchio varo, andatura altalenante e riduzione del movimento delle articolazioni;

- I principali sintomi del gigantismo sono accrescimento della lunghezza delle ossa lunghe durante la fase puberale, lineamenti del viso ingrossati e ispessiti, gonfiore di mani e piedi. Nella fase post-puberale (in età adulta) se l'ormone somatotropo viene prodotto in maniera ancora eccessiva si può verificare la condizione di acromegalia, caratterizzata da un accrescimento delle estremità delle ossa delle mani, dei piedi e delle mascelle.
-
Persona affetta da gigantismo
-
Differenza tra mano normale e mano acromegalica
Tiroide e paratiroidi
[modifica | modifica sorgente]Un'eccessiva o ridotta attività della tiroide può portare rispettivamente a una condizione di:
- ipertiroidismo, che può essere causato dalla comparsa di un tumore, da un'eccessiva assunzione di iodio, da infezioni virali o batteriche, da fumo, stress, alcuni farmaci (ad esempio l'amiodarone) oppure da un'eccessiva produzione di TSH da parte dell'ipofisi. I sintomi più evidenti sono frequenza cardiaca elevata, irritabilità, magrezza, metabolismo accelerato, sensazione di caldo e i cosiddetti "occhi a palla" (esoftalmo). La sua forma più diffusa è il morbo di Graves, una patologia autoimmune;

- ipotiroidismo, che può essere causato da una dieta carente di iodio, un'infiammazione della tiroide (tiroidite), dalla comparsa di un tumore, da radiazioni alla testa e al collo oppure da disturbi ereditari. I principali sintomi sono riduzione della sudorazione, sensazione di freddo, eccessiva perdita di sangue nelle mestruazioni, aumento del peso corporeo e debolezza muscolare. La forma più evidente è la comparsa del gozzo, cioè si verifica un ingrossamento della regione del collo a causa dell'aumento delle dimensioni della tiroide che cerca di compensare la sua insufficiente attività.

Pancreas
[modifica | modifica sorgente]La sua disfunzione principale è il diabete mellito. I suoi sintomi sono fame e sete eccessive (rispettivamente polifagia e polidipsia) e la produzione di quantità eccessive di urina (poliuria). Esistono due tipi di diabete:
- Diabete mellito di tipo 1, è dovuto alla distruzione delle cellule β da parte del sistema immunitario e alla conseguente incapacità di produrre insulina (è il caso più grave);
- Diabete mellito di tipo 2, è meno grave e insorge negli individui adulti a seguito della scarsa risposta delle cellule bersaglio allo stimolo dell'insulina. Può essere contrastato con una dieta e un regime di vita adeguati.

Ghiandole surrenali
[modifica | modifica sorgente]La regione corticale dei surreni può causare patologie dovute a un'eccessiva o ridotta funzionalità di queste ghiandole. Tra le forme di iperfunzionalità, la più diffusa è la malattia di Cushing, caratterizzata da un'elevata produzione di glucocorticoidi, in particolare di aldosterone, dovuta alla comparsa di un tumore a livello della corteccia surrenale.

Fonti
[modifica | modifica sorgente]https://www.my-personaltrainer.it/
https://www.humanitas.it/enciclopedia/anatomia/sistema-endocrino/